پنومونی و آنچه که باید درباره آن بدانید

پنومونی به عفونت باکتریایی، ویروسی و قارچی در یک یا هر دو ریه گفته می شود. عفونت ایجاد شده باعث التهاب کیسه های هوایی موجود در ریه می شود.
به کیسه های هوایی آلوئل می گویند. هنگامی که این کیسه های هوایی پر از مایع یا عفونت می شوند فرد برای نفس کشیدن دچار مشکل خواهد شد.
در بخش زیر اطلاعات بیشتری در خصوص پنومونی و نحوه درمان آن ارائه خواهد شد.
- آیا این بیماری مسری است؟
- درمان پنومونی
آیا این بیماری مسری است؟
عوامل ایجاد کننده پنومونی مسری هستند یعنی احتمال انتقال این بیماری از فردی به فرد دیگر وجود دارد.
نوع ویروسی و باکتریایی از طریق تنفس یا ذرات ناشی از عطسه و سرفه موجود در هوا به سایر افراد سرایت می کند.
تماس داشتن با سطوح یا اشیا آلوده به ویروس یا باکتری عامل پنومونی باعث مبتلا شدن به این بیماری خواهد شد.
احتمال آلوده شدن به پنومونی قارچی از طریق محیط وجود دارد اما از فردی به فرد دیگر منتقل نمی شود.
علائم
علائم به صورت خفیف تا شدید خود را نشان می دهد که برخی از آنها به شرح زیر است:
- سرفه که با تولید خلط همراه است
- تب
- عرق کردن یا لرز
- تنگی نفس که در هنگام انجام فعالیت های روزمره یا استراحت کردن به وجود می آید.
- احساس خستگی
- از دست دادن اشتها
- تهوع یا استفراغ
- سردرد
سایر علائم با توجه به سن بیمار و سطح عمومی سلامت او به شرح زیر است:
- تنفس شدید یا خس خس سینه که در کودکان زیر ۵ سال شایع است.
- برخی از کودکان هیچ گونه علامتی ندارند اما گاهی اوقات دچار تهوع، نداشتن انرژی، مشکل در خوردن غذا و مایعات خواهند شد.
- افراد مسن علائم خفیف تری دارند و دمای بدن آنها پایین تر از حد طبیعی خواهد بود.
علل
انواع مختلفی از میکروارگانیسم ها در بروز این باکتری نقش دارند. که برخی از آنها به شرح زیر هستند:
پنومونی باکتریایی
شایع ترین عامل به وجود آورنده پنومونی باکتریایی، باکتری استرپتوکوکوس است. سایر علل آن به شرح زیر است:
- مایکوپلاسما پنومونیه
- هموفیلوس آنفولانزا
- لژیونا پنوفیلوما
پنومونی ویروسی
در برخی موارد ویروس های تنفسی باعث بروز پنومونی خواهند شد که برخی از آنها عبارتند از:
- آنفولانزا
- ویروس سرما خوردگی
- ویروس سین سیتیال تنفسی
پنومونی ویروسی معمولاً به صورت خفیف تر به وجود می آید و طی مدت یک تا سه هفته بدون درمان بهبود پیدا می کند.
پنومونی قارچی
قارچ ناشی از ترشحات قارچ ناشی از ترشحات پرندگان یا روی سطوح جامد باعث بروز پنومونی خواهد شد.
این نوع از عفونت ریه اغلب در افرادی که سیستم ایمنی ضعیفی دارند به وجود می آید. برخی از انواع قارچ هایی که در بروز این پنومونی نقش دارند عبارتند از:
- پنوموسیتیس جیروسی
- گونه های هیستوپلازموس

انواع پنومونی
انواع بیماری بر اساس محل و نحوه اکتساب عبارتند از:
پنومونی اکتسابی در بیمارستان
این نوع عونت ربه باکتریایی در هنگام بستری شدن در بیمارستان به وجود می آید و حادتر از سایر انواع پنومونی است زیرا باکتری عامل ایجاد آن نسبت به آنتی بیوتیک ها مقاوم است.
پنومونی اکتسابی از جامعه
منظور از پنومونی اکتسابی از جامعه یک نوع از باکتری است که در خارج از محیط بیمارستان به وجود می آید.
پنومونی اکتسابی از دستگاه تهویه
در مواردی که بیمار به علت استفاده از دستگاه تهویه دچار پنومونی می شود به این وضعیت پنومونی اکتسابی از دستگاه تهویه می گویند.
پنومونی تنفسی
این اختلال زمانی به وجود می آید که باکتری از طریق غذا، مایعات یا بزاق وارد ریه شود.
پنومونی تنفسی بیشتر در مواردی که بیمار دچار اختلال بلع است یا به علت مصرف برخی داروها و مشروبات الکلی و مواد مخدر بی حس شده است به وجود می آید.
درمان پنومونی
برنامه درمان پنومونی به نوع پنومونی، شدت آن و سطح عمومی سلامت بیمار بستگی دارد.
دارو درمانی
پزشک برای درمان پنومونی به تجویز دارو می پردازد و با توجه به نوع پنومونی به تجویز دارو خواهد پرداخت.
آنتی بیوتیک های خوراکی به درمان تعداد زیادی از پنومونی های باکتریایی می پردازند.
باید دوره درمان با آنتی بیوتیک تکمیل شود حتی اگر بیمار شاهد بهبودی خود باشد.
باید از قطع خودسرانه دارو اجتناب گردد زیرا در صورت بروز مجدد عفونت، درمان آن دشوار خواهد بود.
داروهای آنتی بیوتیک تاثیری بر روی ویروس ها ندارند. در برخی موارد پزشک به تجویز داروهای ضد ویروس می پردازد.
معمولاً پنومونی ویروسی بدون درمان و با استراحت در منزل بهبود پیدا می کند.
از داروهای ضد قارچ برای درمان پنومونی قارچی استفاده می شود. بیمار باید به مدت چند هفته از این داروها استفاده کند تا عفونت قارچی از بین برود.
درمان در منزل
پزشک برای کنترل درد و تب به تجویز داروهایی از قبیل آسپرین، ایبوپروفن و استامینوفن می پردازد.
گاهی اوقات پزشک برای کنترل سرفه به تجویز داروی مخصوص سرفه خواهد پرداخت.
سرفه باعث خارج شدن مایع از ریه ها خواهد شد و به همین دلیل نمی توان به طور کامل آن را از بین برد.
استراحت کافی و مصرف مایعات به مقدار فراوان باعث تسریع فرآیند بهبود و جلوگیری از عود مجدد بیماری خواهد شد.
بستری شدن در بیمارستان
در صورتی که علائم و نشانه های بیمار بسیار شدید باشد و او را دچار مشکلات بیشتری کرده باشد به بستری شدن در بیمارستان نیاز خواهد داشت.
پزشک در بیمارستان به بررسی ضربان قلب بیمار، دمای بدن و تعداد تنفس او خواهد پرداخت. هنگامی که بیمار بستری می شود از روش های زیر برای درمان استفاده خواهد شد:
- تزریق آنتی بیوتیک به صورت وریدی
- تزریق مستقیم دارو به درون ریه و آموزش تمرینات مخصوص تنفس به منظور افزایش سطح اکسیژن رسانی
- استفاده از کپسول اکسیژن به منظور افزایش اکسیژن موجود در خون
فاکتورهای خطرزا
احتمال ابتلا به این بیماری در همه افراد وجود دارد اما ریسک بروز آن در برخی دیگر بیشتر از سایرین است. برخی از این گروه های خطر عبارتند از:
- نوزادان از زمان تولد تا سن دو سالگی
- افراد بالای ۶۵ سال
- افرادی که به علت بیماری یا استفاده از داروهایی مانند استروئیدها یا داروهای مخصوص سرطان دچار ضعف سیستم ایمنی هستند.
- افراد مبتلا به برخی از بیماری های مزمن از قبیل آسم، دیابت، نارسایی قلبی یا فیبروز سیستیک
- افراد مبتلا به عفونت های تنفسی از قبیل سرماخوردگی یا آنفولانزا
- افرادی که به تازگی در بیمارستان بستری شده اند و از دستگاه تنفسی استفاده نموده اند.
- افراد مبتلا به سکته مغزی که دچار اختلال بلع یا مشکلات حرکتی هستند.
- افرادی که سیگار می کشند و از انواع خاصی از مواد مخدر یا مشروبات الکلی استفاده می کنند.
- افرادی که در معرض محرک های ریه از قبیل آلودگی هوا، برخی مواد شیمیایی خاص یا دود قرار دارند.
پیشگیری از پنومونی
در تعداد زیادی از موارد امکان پیشگیری وجود دارد. برخی از روش های موجود برای پیشگیری از ابتلا به این اختلال عبارت است از:
واکسیناسیون
واکسیناسیون اولین سد دفاعی برای پیشگیری از ابتلا به این بیماری است. انواع مختلفی از واکسن ها وجود دارد که از بروز این بیماری پیشگیری می کند.
واکسن پریونار ۱۳ و پنوموواکس ۲۳
این دو نوع واکسن از بدن در برابر ابتلا به مننژیت و پنومونی ناشی از باکتری استرپتوکوک پنومونیه محافظت می کند.
پزشک با توجه به شرایط بیمار بهترین نوع واکسن را مشخص می کند.
واکسن پریونار ۱۳ ازبدن در برابر ۱۳ نوع باکتری استرپتوکوک پنومونیه مخافظت می کند.
مرکز پیشگیری و کنترل از بیماری ها واکسیناسیون را برای گروه های زیر توصیه می کند:
- کودکان زیر سن دو سال
- بزرگسالان بالای ۶۵ سال
- افراد مبتلا به بیماری های مزمن بین سنین ۲ تا ۶۴ سال بیشتر از دیگران دچار این بیماری خواهند شد.
پنوموواکس ۲۳ از بدن در برابر بیست و سه نوع باکتری استرپتوکوک پنومونیه محافظت می کند.
مرکز پیشگیری و کنترل بیماری ها واکسیناسیون را برای گروه های زیر توصیه کرده است:
- افرادی که ۶۵ سال به بالا سن دارند.
- افراد سیگاری بین سنین ۱۹ تا ۶۴ سال
- افراد مبتلا به بیماری های مزمن بین سنین ۲ تا ۶۴ سال بیشتر از دیگران دچار پنومونی خواهند شد.
واکسن آنفولانزا
معمولاً پنومونی یکی از عوارض آنفولانزا است به همین دلیل تزریق واکسن آنفولانزا توصیه می شود.
مرکز پیشگیری و درمان بیماری ها تزریق واکسن آنفولانزا را در افرادی که شش ماه به بالا سن دارند به ویژه افرادی که دچار عوارض آنفولانزا می شوند، توصیه کرده است.
واکسن هموفیلوس آنفلوآنزای نوع ب
این نوع واکسن از بدن در برابر هموفیلوس آنفولانزای نوع ب محافظت می کند. این باکتری باعث بروز پنومونی و مننژیت خواهد شد.
مرکز پیشگیری و درمان بیماری ها تزریق این واکسن را در گروه های زیر توصیه کرده است:
- کودکان زیر ۵ سال
- کودکان بزرگتر یا بزرگسالانی که دچار بیماری های خاصی هستند.
- افرادی که تحت جراحی پیوند مغز استخوان قرار گرفته اند.
طبق اظهارات موسسه سلامت ملی تزریق واکسن پنومونی باعث مصونیت همه افراد نخواهد شد.
در صورت تزریق واکسن احتمال بروز عوارض مرتبط با پنومونی کاهش خواهد یافت و دوران درمان کوتاه تر می شود.
سایر نکات برای پیشگیری از پنومونی
علاوه بر واکسیناسیون روش های دیگری نیز برای پیشگیری از ابتلا به این بیماری وجود دارد که عبارتند از:
- سیگار کشیدن ریسک بروز عفونت های تنفسی از قبیل پنومونی را افزایش می دهد به همین دلیل ترک کردن سیگار ضروری است.
- شستشوی منظم دست ها با آب و صابون توصیه می شود.
- استفاده از دستمال کاغذی در هنگام عطسه و سرفه ضروری است.
- تقویت سیستم ایمنی بدن، استراحت کافی و رژیم غذایی سالم و ورزش منظم از بروز پنومونی جلوگیری می کند.
پیروی کردن از این نکات در کنار واکسیناسیون ریسک بروز پنومونی را به حداقل می رساند.
تشخیص پنومونی
پزشک برای تشخیص به بررسی سابقه پزشکی بیمار می پردازد و از او درباره علائم و نشانه هایی که دارد و زمان شروع آنها سوال خواهد پرسید.
سپس پزشک به انجام معاینه جسمانی می پردازد که شامل بررسی ریه و صداهای ناهنجار آن است.
پزشک با توجه به شدت علائم و نشانه های بیمار و ریسک عوارض مرتبط با آن درخواست انجام آزمایشات تشخیصی زیر را خواهد داد:
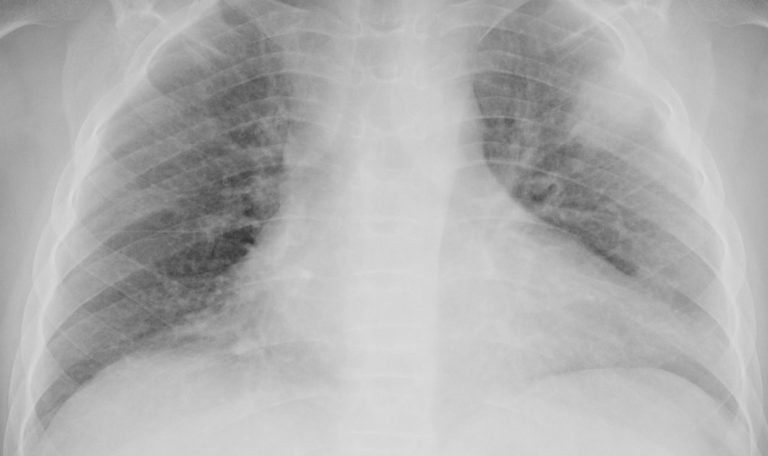
عکس برداری توسط اشعه ایکس
عکسبرداری توسط اشعه ایکس علائم و نشانه های التهاب در قفسه سینه را نشان خواهد داد.
در صورتی که ریه التهاب داشته باشد پزشک محل و شدت آن را مشخص خواهد کرد.
آزمایش خون
هدف از انجام آزمایش خون تایید وجود عفونت است. کشت خون به شناسایی عامل بروز بیماری کمک خواهد کرد.
آزمایش خلط سینه
برای انجام آزمایش خلط، پزشک از بیمار می خواهد محکم سرفه کند تا نمونه مخاط ریه تهیه گردد.
سپس نمونه تهیه شده به آزمایشگاه فرستاده می شود تا عامل بروز عفونت مشخص گردد.
سنجش اکسیژن خون
در این روش پزشک به اندازه گیری سطح اکسیژن خون می پردازد.
پزشک برای این کار یک سنسور را روی یکی از انگشتان بیمار می گذارد تا از ارسال اکسیژن به مقدار کافی به ریه ها اطمینان حاصل نماید.
سی تی اسکن
سی تی اسکن تصاویر دقیق تر با جزئیات بیشتری را از ریه ارائه می دهد.
نمونه برداری از مایع ریه
در صورتی که پزشک به وجود مایع درون فضای قفسه سینه مشکوک شده باشد با استفاده از یک سوزن باریک به جمع آوری مایع بین دنده ها خواهد پرداخت.
از این تست برای تشخیص علت بروز عفونت استفاده می شود.
برونسکوپی
برونسکوپی روشی است که به بررسی کیسه های هوایی درون ریه می پردازد.
در این روش پزشک از یک عدد لوله باریک استفاده می کند که در قسمت ابتدایی آن دوربین عکسبرداری قرار دارد.
در مواردی که علائم بیمار شدید باشد، یا در بیمارستان بستری شده اما به داروهای آنتی بیوتیک پاسخ نداده است از این روش استفاده خواهد شد.
پنومونی راه رفتن
پیرامونی راه رفتن یک نوع خفیف تر از پنومونی است. افراد مبتلا به این اختلال نمی دانند که دچار پنومونی شده اند زیرا علائم آنها بیشتر شبیه عفونت خفیف دستگاه تنفسی است.
علائم مرتبط با پنومونی راه رفتن عبارت است از:
- تب خفیف
- سرفه خشک که بیش از یک هفته طول بکشد.
- لرز
- تنگی نفس
- درد قفسه سینه
- از دست دادن اشتها
گاهی اوقات برخی از ویروس ها و باکتری ها از قبیل ویروس استرپتوکوک پنومونیه یا هموفیلوس آنفولانزا در بروز این مشکل نقش دارند.
با این حال در پنومونی راه رونده، باکتری هایی از قبیل مایکوپلاسما پنومونیه، کلامیدوفیلایا پنومونیه و لژیونا پنومونیه باعث بروز این اختلال می شوند.
اگر چه پر این نوع با علائم خفیف تری همراه است دوران درمان طولانی تری دارد.
آیا پنومونی یک بیماری ویروسی است؟
انواع مختلفی از میکروارگانیسم های عفونی باعث بروز پنومونی می شوند که ویروس ها فقط یکی از این موارد هستند.
باکتری ها و قارچ ها در بروز پنومونی نقش دارند. برخی از انواع عفونت های ویروسی که باعث بروز پنومونی می شوند به شرح زیر هستند:
- آنفولانزا
- ویروس سرماخوردگی
- ویروس سینسیشیال تنفسی
- عفونت ویروس پارا آنفولانزای انسانی
- عفونت متا پنوموویروس انسانی
- سرخک
- آبله مرغان
- عفونت کرونا ویروس
- عفونت آدنوویروس
اگرچه علائم ویروسی یا باکتریایی شباهت زیادی به یکدیگر دارند، پنومونی ویروسی در مقایسه با پنومونی باکتریایی خفیف تر رخ می دهد.
افرادی که دچار پنومونی ویروسی شده اند در معرض خطر ابتلا به پنومونی باکتریایی نیز قرار دارند.
تفاوت نوع باکتریایی و ویروسی نحوه درمان آنها است زیرا عفونت های ویروسی به آنتی بیوتیک پاسخ نمی دهند.
در تعداد زیادی از موارد پنومونی ویروسی به کمک روش های درمانی خانگی بهبود پیدا می کنند حال آنکه گاهی اوقات پزشک به تجویز داروهای ضد ویروس می پردازد.

تفاوت پنومونی و برونشیت
پنومونی و برونشیت دو بیماری متفاوت هستند. منظور از پنومونی التهاب کیسه های هوایی درون ریه است حال آنکه برونشیت به التهاب حال آنکه برونشیت به التهاب لوله های نایژه ای گفته می شود.
این لوله ها از نای به درون ریه هدایت می شوند. عفونت باعث بروز پنومونی و برونشیت حاد خواهد شد.
همچنین برونشیت مزمن یا حاد به علت استنشاق آلودگی از قبیل سیگار به وجود می آید.
عفونت ویروسی یا باکتریایی باعث بروز برونشیت حاد خواهد شد. در صورتی که بیماری درمان نشود به پنومونی تبدیل می گردد.
گاهی اوقات تشخیص این مسئله دشوار است زیرا پنومونی و برونشیت علائم یکسانی دارند.
در صورت ابتلا به برونشیت، درمان به موقع آن برای جلوگیری از تبدیل شدن به پنومونی اهمیت بسیار زیادی دارد.
پنومونی در کودکان
کودکان نیز دچار این مشکل می شود و طبق تحقیقات انجام شده هر سال ۱۲۰ میلیون کودک به این اختلال مبتلا می گردند.
علل ابتلا به پنومونی کودکان با توجه به سن بیمار متفاوت است. به عنوان مثال مشکل ناشی از ویروس های تنفسی از قبیل استرپتوکوکوس پنومونیه و هموفیلوس آنفولانزا در کودکان زیر ۵ سال بسیار شایع است.
پنومونی ناشی از مایکوپلاسما پنومونیه در میان کودکان ۵ تا ۱۳ ساله شیوع بالایی دارد. مایکوپلاسما پنومونیه یکی از علل ابتلا به پنومونی راه رفتن است که یک نوع خفیف از پنومونی محسوب می شود.
در صورت بروز علائم زیر باید کودک را نزد پزشک برد:
- بروز مشکلات تنفسی
- نداشتن انرژی
- از دست دادن اشتها
پنومونی در کودکان به سرعت به یک اختلال خطرناک تبدیل می شود و باید با مراجعه به پزشک از بروز عوارض آن پیشگیری کرد.
بیشتر بخوانید: عفونت های مکرر تنفسی در کودکان
روش های خانگی درمان پنومونی
اگرچه روش های خانگی تاثیری در درمان پنومونی ندارند برخی از آنها به تسکین علائم بیماری کمک خواهد کرد.
سرفه یکی از شایع ترین علائم پنومونی است که برای بهبود آن استفاده از چای نعنا فلفلی یا قرقره کردن آب نمک توصیه می شود.
مصرف داروهای مسکن و استفاده از کمپرس به کاهش تب کمک خواهد کرد. مصرف آب گرم یا یک کاسه سوپ به کاهش لرز کمک می کند.
اگرچه این روش های خانگی به بهبود علائم بیماری کمک می کنند باید فوراً به پزشک مراجعه کرد و داروهای تجویز شده را مصرف نمود.
بهبودی پس از بیماری
اکثر افراد به خوبی به درمان پاسخ می دهند و بهبود پیدا می کنند. دوران بهبود پس از بیماری نیز به نوع پنومونی، شدت آن و سلامت عمومی بیمار بستگی دارد.
معمولاً افراد جوان طی مدت یک هفته به زندگی عادی بر می گردند. دوران بهبود در برخی دیگر از بیماران طولانی تر است و احساس خستگی در آنها مدت بیشتری باقی می ماند.
در صورتی که علایم بیماری شدید باشد دوران بهبود نیز طولانی تر خواهد شد.
پیروی کردن از موارد زیر به تسریع فرآیند بهبود و پیشگیری از عود مجدد عوارض بیماری کمک خواهد کرد:
- پیروی کردن از برنامه درمانی تجویز شده توسط پزشک و مصرف کردن داروها در فاصله زمانی مشخص
- استراحت کردن به مقدار کافی برای مبارزه با عفونت
- مصرف مایعات به مقدار کافی
- مراجعه به پزشک در فواصل زمانی مشخص و انجام دادن آزمایشات تشخیصی
عوارض پنومونی
پنومونی در برخی از افراد که سیستم ایمنی ضعیفی دارند یا دچار بیماری های مزمن از قبیل دیابت هستند با برخی عوارض همراه است.
بدتر شدن بیماری
در صورتی که فرد دچار بیماری های زمینه ای باشد پنومونی باعث بدتر شدن آنها خواهد شد.
برخی از این بیماری ها عبارتند از نارسایی احتقانی قلب و آمفیزم. در برخی از افراد پنومونی ریسک بروز حمله قلبی را افزایش می دهد.
باکتری در خون
گاهی اوقات باکتری ناشی از عفونت پنومونی به درون خون انتشار پیدا می کند و این امر باعث کاهش خطرناک فشار خون، شوکه عفونی و در برخی موارد نارسائی یک عضو خواهد شد.
آبسه ریه
درون ریه حفره هایی به وجود می آید که درون آنها پر از عفونت است و برای درمان باید از آنتی بیوتیک استفاده نمود اما گاهی اوقات انجام عمل جراحی به منظور تخلیه آنها ضروری است.
اختلال در تنفس
برخی از بیماران مبتلا به پنومونی در هنگام نفس کشیدن کافی دریافت نمی کنند و به استفاده از دستگاه تنفس نیاز خواهند داشت.
سندروم زجر تنفسی حاد
این اختلال یک نوع شدید از نارسایی تنفسی است که یک وضعیت اورژانسی محسوب می شود.
تجمع مایع در فضای جنبی
در صورتی که پنومونی درمان نشود باعث تجمع مایع در فضای جنبی اطراف ریه خواهد شد.
فضای جنبی به غشاهای نازکی گفته می شود که قسمت های داخلی ریه و قفسه سینه را می پوشاند.
مایع تجمع یافته درون فضای جنبی عفونی می شود و باید تخلیه گردد.
مرگ
در برخی موارد پنومونی کشنده است طبق تحقیقات انجام شده در سال ۲۰۱۷ بیش از ۴۹ هزار نفر در آمریکا به علت این مشکل فوت شده اند.
آیا پنومونی قابل درمان است؟
انواع مختلفی از میکروارگانیسم های عفونی باعث بروز پنومونی می شوند اما با تشخیص و درمان به موقع امکان بهبود بیمار بدون عوارض جانبی وجود دارد.
در موارد ابتلا به عفونت باکتریایی، قطع زودهنگام داروهای آنتی بیوتیک باعث عدم درمان کامل عفونت خواهد شد و بیماری دوباره عود می کند.
قطع مصرف زود هنگام آنتی بیوتیک باعث مقاومت باکتری به عفونت می شود و درمان آن دشوار خواهد شد.
معمولا پنومونی ویروسی طی مدت ۱ تا ۳ هفته به کمک روش های درمانی خانگی بهبود پیدا می کند. در برخی موارد بیمار به داروهای ضد ویروس نیاز دارد.
داروهای ضد قارچ به درمان پنومونی قارچی می پردازند و معمولا دوران درمان با آنها طولانی تر است.
مراحل پنومونی
پیرامونی با توجه به محل درگیر شدن ریه ها به صورت زیر دسته بندی می شود:
برونکوپنومونی
برونکوپنومونی همه نقاط ریه را درگیر می کند و اغلب در نزدیکی لوله های نایژه ای به وجود می آید. این لوله ها از نای به سمت ریه ها هدایت می شوند.
پنومونی لوبار
پنومونی لوبار یک یا هر دو لوب های ریه را درگیر می کند. هر ریه از تعدادی لوپ ساخته شده است که نقاط مختلف ریه را مشخص می کنند.
پنومونی لوبار با توجه به پیشرفت بیماری به چهار دسته تقسیم می شود:
- احتقان: بافت ریه سنگین و متراکم به نظر می رسد. کیسه های هوایی حاوی مایع و میکروارگانیسم های عفونی است.
- قرمز شدن بافت ریه: گلبول های قرمز خون و سلول های ایمنی وارد مایع می شوند و این امر باعث می شود ریه ظاهری قرمز و سفت داشته باشد.
- خاکستری شدن بافت ریه: گلبول های قرمز خونی شروع به تجزیه می کند حال آنکه سلول های ایمنی تغییر نخواهند کرد. تجزیه سلول های قرمز خون باعث می شود ریه به رنگ قرمز تا خاکستری به نظر برسد.
- پاکسازی: سلول های ایمنی بدن شروع به پاکسازی عفونت خواهند کرد. سرفه کردن به تخلیه مایع از درون ریه ها کمک می کند.
پنومونی بارداری
برخی از زنان باردار دچار پنومونی بارداری می شوند. زنان باردار بیش از سایرین در معرض خطر ابتلا به این اختلال قرار دارند زیرا در این دوران سیستم ایمنی بدن سرکوب می شود.
علائم در دوران بارداری قابل تشخیص است. با توجه به بروز برخی ناراحتی ها در اواخر دوران بارداری، علائم پنومونی مشخص خواهد شد.
افراد بارداری که با علائم بیماری مواجه شده اند باید هر چه سریع تر به پزشک مراجعه کنند.
پنومونی بارداری باعث بروز عوارضی از قبیل زایمان زودرس و کم بودن وزن جنین خواهد شد.
بیشتر بخوانید: عفونت های مکرر تنفسی در بزرگسالان
تلفن ثابت
تلفن همراه
آدرس:
تهران، شهرک غرب، بلوار فرحزادی، دویست متر بالاتر از بلوار دادمان، کوچه ناخدا محتاج، انتهای بن بست، پلاک یک، طبقه یک